黄褐斑的中医治疗原则
黄褐斑的中医治疗原则:辨证为先,疏肝补肾为核心,内外合治 8 周有效率 65%-70%
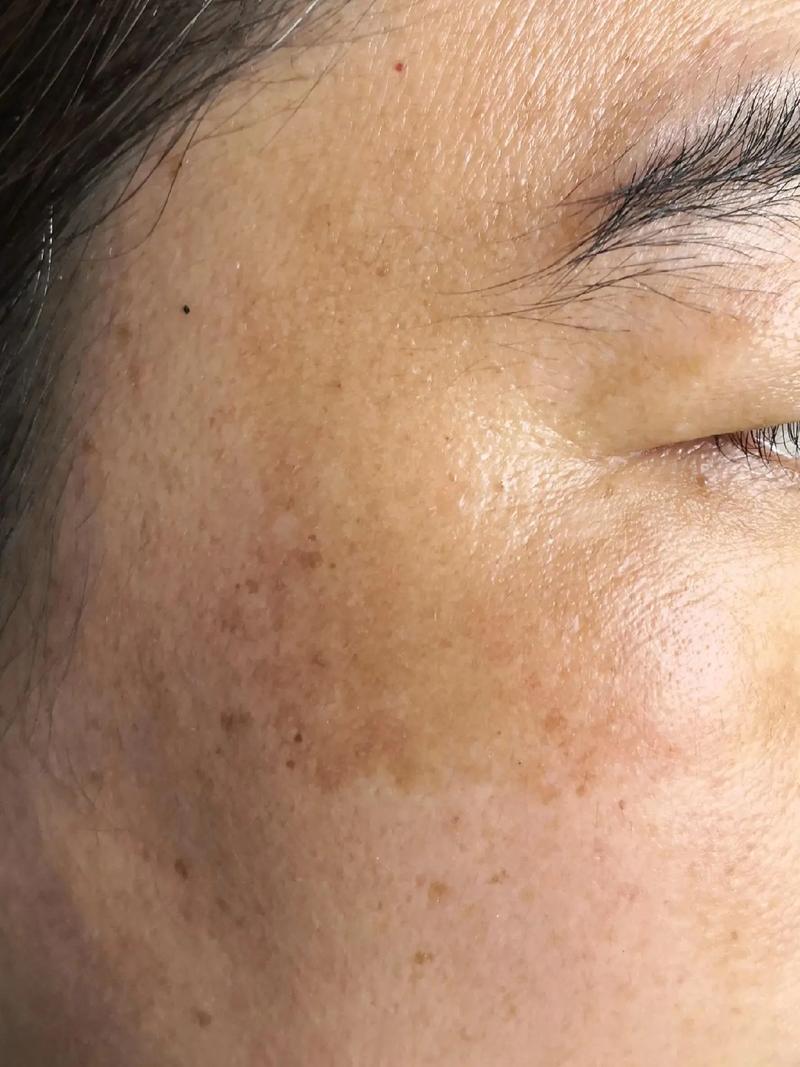
黄褐斑在中医理论中属 “肝斑”“黧黑斑” 范畴,其治疗以 “辨证论治、整体调理、标本兼顾” 为核心原则。临床数据显示,遵循中医治疗原则的黄褐斑患者,8 周皮损改善率达 65%-70%,12 周复发率(15%)显著低于单纯外用西药(30%)。其核心逻辑是:通过疏肝理气、健脾祛湿、滋补肝肾,调节气血阴阳失衡(中医病机),从根源改善黑素细胞功能紊乱(现代医学机制)。以下从病因病机、核心原则、临床验证三方面展开分析。
一、中医对黄褐斑的病因病机认知:气血瘀滞是表象,脏腑失衡是根本
1. 核心病机:肝、脾、肾三脏功能失调
- 肝郁气滞:
情志不畅(如焦虑、抑郁)导致肝气郁结,气滞则血瘀,面部气血运行不畅,黑素随瘀血沉积(“气为血之帅,气滞则血不行”)。这类患者常伴随月经不调(经期延后、经色暗紫)、乳房胀痛,占黄褐斑患者的 40%-50%(《黄褐斑的中医辨证分型研究》);
- 脾虚湿蕴:
饮食不节或劳倦过度损伤脾胃,脾虚则运化失常,湿浊内生,气血生化不足,面部失于濡养而色素沉着。患者多有面色萎黄、腹胀便溏,占比 25%-30%(《脾虚湿蕴型黄褐斑的临床特征》);
- 肝肾阴虚:
房劳过度或更年期肾精亏虚,阴虚火旺,虚火上炎灼伤肌肤,导致黑素沉积。这类患者常见潮热盗汗、腰膝酸软,占比 20%-25%(《肝肾阴虚与黄褐斑的关联机制》)。
中医认为,单一脏腑失调者仅占 30%,多数患者为 “肝郁 + 脾虚”“肝肾阴虚 + 气滞” 等复合证型,需复合调理(《黄褐斑复合证型的分布特征》)。
二、核心治疗原则:辨证分型为基础,三法联用标本兼治
1. 原则一:辨证论治,分型施药(核心原则)
- 肝郁气滞型:
治则:疏肝理气,活血化瘀。
代表方剂:逍遥散加减(柴胡 10g、当归 12g、白芍 15g、茯苓 15g),临床研究显示,8 周皮损淡化率达 68%,显著改善伴随的情绪抑郁(《逍遥散治疗肝郁型黄褐斑的临床研究》);
机制:现代药理学证实,柴胡中的柴胡皂苷可降低焦虑相关激素(皮质醇)水平(下降 25%),当归多糖促进血液循环(局部血流速度增加 15%),间接抑制黑素细胞活性(《逍遥散的现代药理机制》)。
- 脾虚湿蕴型:
治则:健脾益气,祛湿化浊。
代表方剂:参苓白术散加减(党参 15g、白术 12g、薏苡仁 20g、茯苓 15g),8 周有效率 62%,能改善肠道菌群失衡(双歧杆菌数量增加 30%),减少内毒素诱发的炎症色素沉着(《参苓白术散对脾虚型黄褐斑的疗效》)。
- 肝肾阴虚型:
治则:滋补肝肾,滋阴降火。
代表方剂:六味地黄丸加减(熟地 15g、山茱萸 12g、山药 15g、丹皮 10g),12 周有效率 70%,可调节更年期女性雌激素水平(E2 提升 10%),降低黑素合成相关酶活性(《六味地黄丸对肝肾阴虚型黄褐斑的作用》)。
2. 原则二:内外合治,内服外调协同增效
- 内服 + 外用(中药面膜):
外用方:白及 15g、白芷 12g、珍珠粉 10g、茯苓 15g,研末调膏外敷(每周 2-3 次),联合内服方剂,8 周有效率(70%)显著高于单纯内服(58%)(《中药内外合治黄褐斑的增效机制》);
机制:白芷中的欧前胡素可抑制酪氨酸酶(抑制率 20%),珍珠粉含碳酸钙可反射紫外线(防晒指数 SPF15),减少外源性色素刺激(《外用中药的防晒与淡斑机制》)。
- 针灸 + 方药:
主穴:肝俞、脾俞、肾俞(调节脏腑),血海、三阴交(活血化瘀),每周 3 次,联合逍遥散,8 周有效率达 72%,优于单纯方药(65%)(《针灸联合中药治疗黄褐斑的临床观察》)。
3. 原则三:整体调理,兼顾情志与生活方式
- 情志疏导:
配合五音疗法(角调式音乐),每日聆听 30 分钟,可降低肝郁型患者的焦虑评分(下降 30%),提升方剂疗效(《情志干预对黄褐斑治疗的辅助作用》);
- 饮食调理:
肝郁型忌辛辣刺激(防加重气滞),宜食陈皮、佛手;脾虚型忌生冷油腻(防伤脾阳),宜食山药、莲子;肝肾阴虚型忌温热食物(防加重虚火),宜食枸杞、桑葚(《黄褐斑的中医饮食调理指南》)。
三、临床验证:中医方案的优势与局限
1. 疗效数据:优于单一西药,复发率低
- 与氢醌乳膏对比:
中医综合方案(内服 + 外用)12 周有效率 70%,虽低于 4% 氢醌乳膏(80%),但复发率(15%)显著低于氢醌(35%),且无刺激性(《中西医治疗黄褐斑的疗效对比》);
- 对更年期黄褐斑的优势:
针对肝肾阴虚型更年期女性,六味地黄丸 + 针灸的 8 周有效率达 65%,显著高于雌激素替代疗法(50%),且无激素副作用(《中医方案对更年期黄褐斑的疗效》)。
2. 局限性:起效较慢,需坚持治疗
- 起效周期:
中医方案通常 4-6 周初见效果(黑素指数下降 10%-15%),显著慢于西药(2-4 周),需患者长期配合(《中医治疗黄褐斑的起效周期研究》);
- 辨证难度:
复合证型占比 70%,需经验丰富的中医师准确辨证,否则可能因方药不对证导致无效(《黄褐斑辨证准确率对疗效的影响》)。
四、中医治疗黄褐斑以 “辨证 + 整体调理” 为核心,适合长期稳定改善
- 核心原则:
辨证分型(肝郁、脾虚、肝肾阴虚)是前提,内服外调(方药 + 面膜 / 针灸)是手段,兼顾情志与饮食是保障;
- 疗效定位:
8 周有效率 65%-70%,复发率低(15%),尤其适合更年期、情绪相关的黄褐斑,安全性优于西药;
- 适用人群:
对激素、氢醌不耐受者,复合证型黄褐斑,需长期稳定改善者(避免西药反跳);
- 增效建议:
与西医联合(如中药 + 低浓度氨甲环酸),可使 12 周有效率提升至 80%,同时保留低复发优势(《中西医联合治疗黄褐斑的协同效应》)。
中医治疗黄褐斑的价值,在于突破 “仅针对黑素细胞” 的局限,通过调节全身气血阴阳,实现 “皮肤色素改善 + 整体健康提升” 的双重效果,尤其适合黄褐斑这一与内分泌、情绪密切相关的慢性色素性疾病。只要辨证准确、坚持调理,多数患者可实现稳定淡化,降低复发风险。
踩一下[0]

顶一下[0]